Os dilemas dialéticos da pessoa com Transtorno de Personalidade Borderline (TPB) são padrões de comportamento frequentemente encontrados em pessoas com desregulação emocional pervasiva, segundo Marsha Linehan (Linehan, 2010). Os dilemas dialéticos são padrões, categorias de comportamentos típicos que podem interferir com o tratamento; esses padrões têm de ser aferidos, investigados com cada paciente, não definidos a priori para qualquer cliente com TPB (ver figura 1).
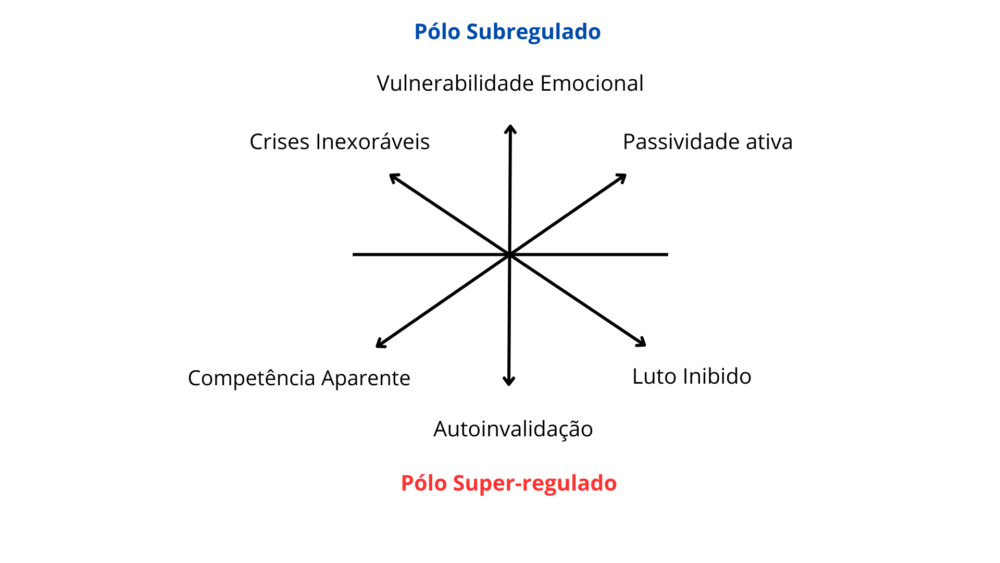
Como mostrado na Figura 1, há um pólo “subregulado” (no qual a expressão do comportamento do paciente é o de descontrole, desregulação emocional e “excesso” comportamental) e outro pólo “super-regulado” (no qual o comportamento, a experiência emocional, etc são inibidos). Os pacientes podem, saltar de um pólo a outro (Linehan, 2010).
Há muita confusão sobre esse tema e cabe lembrar que, como ressaltou Tony DuBose no Encontro de Treinadores da Behavioral Tech em Buenos Aires em 2022, “dilemas dialéticos não são alvos secundários.” Dilemas dialéticos são os padrões de comportamento, enquanto alvos secundários são as categorias específicas de comportamentos a aumentar e a diminuir em um determinado caso que estão relacionados aos padrões globais (os dilemas) (veja a tabela 1 e Rathus e Miller, 2000).
| Dilema Dialético: Pólo Relacionado | Comportamentos a Aumentar | Comportamentos a Diminuir |
| Passividade Ativa | Resolução de problemas ativa | Resolução de problemas passiva (dependente de outras pessoas) |
| Competência Aparente | Expressão acurada das dificuldades e necessidades | Aparentar competência em determinados contextos |
| Vulnerabilidade Emocional | Modulação emocional | Reatividade Emocional |
| Autoinvalidação | Autovalidação | Autoinvalidação |
| Crises Inexoráveis | Interpretações realistas | Comportamentos geradores de crises |
| Luto Inibido | Experiência emocional | Evitação de experiências de perdas e evitação de emoções |
Devemos incluir os dilemas dialéticos em toda formulação de caso, e devemos nos debruçar sobre eles com um cliente específico, quando sua ocorrência interfere no trabalho com os alvos primários. Os alvos primários são explicitados pelas categorias bem conhecidas e descritas (especialmente nos estágio 1 e 2) da hierarquia de alvos da DBT.
Lembro, novamente, que devemos descrever os comportamentos específicos que este ou esta cliente demonstra e que estariam relacionados aos dilemas. Comportamentos específicos ligados à passividade ativa frequentemente se tornam alvos primários também porque interferem no tratamento (se tornam CITs), de uma forma ou de outra (seja pelo efeito de desmotivar ou sobrecarregar o terapeuta, seja pelo fato do tratamento evoluir muito vagarosamente).
Por exemplo, como diz o título do artigo, certa vez perguntei o seguinte a um cliente que apresentava um padrão recorrente de falar pouco na sessão e agir menos colaborativamente do que eu gostaria: “o que você acha que podemos fazer sobre X acontecendo na sua vida?” Ele respondeu: “não sei, você é o médico! Você que tem que me dizer o que fazer.” Os comportamentos específicos (ou ausência de comportamentos esperados), que rotulei como “passividade ativa”, são: falar pouco na sessão; ter poucas ou nenhuma demanda para a sessão; não exibir comportamento colaborativo de solução de problemas na sessão; solicitar ativamente que eu diga o que fazer e como resolver a grande maioria dos problemas ou dificuldades da vida.
É importante ressaltar aqui que a primeira coisa a ser feita quando um paciente apresenta este tipo de comportamento, não é, ainda que pareça intuitivo fazê-lo, julgar e culpar o paciente por este comportamento, dizendo coisas como “taí! não quer mudar, meeeeesmo.” A primeira coisa a ser feita é AVALIAR o comportamento.
Avaliar, avaliar e…. AVALIAR! Não é possível dizer excessivamente isso. Não ficamos conhecendo a história de aprendizagem que levou à repetição destes comportamentos apenas descrevendo-os topograficamente. Como avaliamos na DBT? Utilizamos as teorias subjacentes ao modelo e usamos os instrumentos e procedimentos de avaliação de que dispomos: fazemos análises em cadeia (ou de missing links) de comportamentos (ou sua ausência); tentamos compreender como a história de transações entre um cliente (vulnerável) e seu ambiente (invalidante) moldou estes comportamentos, utilizando o prisma do modelo biossocial, sempre com foco em emoções presentes em alta intensidade ao longo da vida que foram ativamente evitadas, ou lidadas de forma (des)adaptativa através comportamentos descritos.
O cliente em questão, por exemplo, havia passado anos em tratamentos em que o terapeuta praticamente só o ouvia, dando muito poucas sugestões sobre o que fazer para resolver as coisas em sua vida. Cansado, desamparado (e muito pouco disposto a continuar a fazê-lo, diga-se de passagem), o paciente pendeu a balança um pouco demasiadamente para o outro lado: agora, queria ele mesmo ouvir, sem precisar contribuir quase nada (afinal, falar e pensar por anos de nada havia sido efetivo). Este é só um aspecto de uma formulação de caso complexa que eu levei mais de um ano para compreender bem.
Para trazer outro aspecto da formulação deste caso: custei a entender que a vergonha intensa e recorrente muitas vezes controlava o comportamento do paciente quando eu tentava uma conversa sobre suas metas de vida. Todas as vezes que eu trazia o tópico, o paciente se esquivava (de maneiras nada sutis, chegando mais de uma vez a simplesmente levantar da sala e sair). A falta de disposição [willfulness] é, muitas vezes, como chamamos aos esforços do paciente que vão na direção contrária do que acreditamos ser o mais sábio na situação (ou do que estamos pedindo que o paciente faça) e faz parte também deste padrão de comportamento.
Nesse caso, uma boa parte da vida tendo experimentado fracasso de seus planos, juntamente com julgamentos da sociedade em geral, de sua comunidade em específico (ambiente familiar e acadêmico, entre outros), incluindo ter sofrido intensamente de homofobia por parte destes mesmos ambientes, parearam conversas ou pensamentos sobre “metas” (ou seja, alcançar coisas importantes para si), com a experiência de humilhação (vergonha).
A partir dessa discussão e exemplo clínico, portanto, lembro que devemos:
- Perceber quando comportamentos de passividade ativa interferem no trabalho com os alvos primários de tratamento;
- Descrever para o paciente, de maneira compassiva (e possivelmente um pouco irreverente/desafiadora) os comportamentos que você observa que o paciente faz (ou deixa de fazer, que no final das contas se tornarm CITs – comportamentos que interferem na terapia);
- E por fim… AVALIE os fatores que controlam o comportamento utilizando os princípios e teorias subjacentes à DBT.
No próximo texto, pretendo abordar, de maneira semelhante, o pólo da competência aparente deste dilema dialético.
Referências
DuBose A. P., 2022. Fala no Encontro de Treinadores e Treinadores em Treinamento (Trainer’s Meeting) da Behavioral Tech / DBT Iberoamérica em 28 de setembro de 2022 em Buenos Aires, Argentina.
Gold A., Decker S., Axelrod S., 2022. Dancing With Dialectical Dilemmas: The Acceptance and Change Protocol. Workshop Clínico apresentado na 27ª conferência da International Society for the Improvement and Teaching of Dialectical Behavior Therapy (ISITDBT).
Koerner K., 2020 (2012). Aplicando a terapia comportamental dialética: um guia prático. Novo Hamburgo: Sinopsys Editora.
Linehan M. M., 2010 (1993). Terapia Cognitivo-Comportamental para o Transtorno da Personalidade Borderline. Porto Alegre: Artmed Editora SA.
Rathus J. H. e Miller A. L., 2000. DBT for Adolescents: Dialectical Dilemmas and Secondary Treatment Targets. Cognitive and Behavioral Prattice 7, 425-434.



